Available languages:
Table of Content:
Kas yra kolorektalinis vėžys?
Kolorektalinis vėžys (toliau – KV) yra piktybinis navikas, susidarantis gaubtinės žarnos (ilgiausios storosios žarnos dalies) arba tiesiosios žarnos (paskutinės virškinamojo trakto dalies) audiniuose. Gaubtinės žarnos vėžys ir tiesiosios žarnos vėžys dažnai sugrupuojami, nes jie turi daug bendrų bruožų. 2020 m. Europos Sąjungos šalyse kolorektalinis vėžys sudarė 12,7 % visų naujų vėžio diagnozių ir 12,4 % visų mirčių dėl vėžio. Jis yra antras dažniausiai pasitaikantis vėžio tipas (po krūties vėžio) ir antra vėžio sukeliamos mirties priežastis (po plaučių vėžio).[1]
- Kolorektalinis vėžys yra trečias pagal dažnumą vyrams diagnozuojamas vėžys (po prostatos ir plaučių vėžio) ir antras – moterims (po krūties vėžio).
- Jis yra antra vyrų mirties nuo vėžio priežastis (po plaučių vėžio) ir trečia – moterų (po krūties ir plaučių vėžio).
- 2020 m. apskaičiuoti sergamumo kolorektaliniu vėžiu ir mirtingumo rodikliai Europos Sąjungos šalyse skiriasi du kartus.
- Bendros kolorektalinio vėžio tendencijos: sergamumas juo didėja, mirtingumas mažėja, tačiau yra nacionalinių ir regioninių išimčių ir dideli skirtumai tarp Europos Sąjungos šalių.
- Pacientai, kuriems kolorektalinis vėžys buvo diagnozuotas 2000–2007 metais, penkerių metų išgyvenamumas didžiausias buvo Vakarų Europoje ir mažiausias kai kuriose Rytų Europos šalyse.
Kolorektalinio vėžio požymiai ir simptomai
Kai kurie dažni kolorektalinio vėžio požymiai ir simptomai: žarnyno įpročių pokyčiai, tokie kaip viduriavimas ar vidurių užkietėjimas, kraujavimas iš tiesiosios žarnos arba kraujas išmatose, pilvo skausmas ar diskomfortas, silpnumas ar nuovargis ir nepaaiškinamas svorio kritimas.
Tačiau daugelis žmonių, sergančių kolorektaliniu vėžiu, ankstyvosiose ligos stadijose nejaučia jokių simptomų.
„Digestive Cancers Europe“[2] duomenimis, kolorektalinis vėžys simptomus gali sukelti ne iš karto, tačiau kai jie atsiranda, dažniausiai simptomai gali būti nuolatinis tuštinimosi įpročių kitimas, trunkantis ilgiau nei kelias dienas (viduriavimas, vidurių užkietėjimas arba jausmas, kad žarnynas visiškai neištuštėja), skystesnės nei įprasta išmatos, kraujas (skaisčiai raudonas arba labai tamsus) išmatose, kraujavimas iš tiesiosios žarnos ryškiai raudonu krauju, dažnas skausmingas dujų pasišalinimas, pilvo pūtimas, pilnumo jausmas arba pilvo mėšlungis, svorio netekimas dėl nežinomos priežasties.
Kolorektalinio vėžio diagnostika
Kolorektalinio vėžio diagnostika yra medicininis tyrimas, kurio metu tikrinama, ar nėra vėžio požymių storojoje ir tiesiojoje žarnose. Kolorektalinio vėžio diagnostikos tikslas yra aptikti bet kokius galimus vėžinius auglius prieš pasireiškiant simptomams. Dalyvauti kolorektalinio vėžio diagnostinėje programoje yra svarbu, nes ji gali padėti nustatyti ligą anksti, kai ji yra lengviau gydoma ir pagydoma. Kolorektalinis vėžys yra viena iš labiausiai paplitusių vėžio rūšių ir gali išsivystyti nepasireiškiant ankstyvosiose stadijose jokiems simptomams. Kolorektalinio vėžio diagnostinės programos gali padėti aptikti ligą prieš jai išplintant į kitas kūno dalis.
Galimi keli KV diagnostikos metodai, kurių kiekvienas turi savo stipriąsias ir silpnąsias puses bei veiksmingumą nustatant vėžį ar jo pirmtakus.[3]
Slapto kraujo tyrimas išmatose
Plačiausiai ištirtas KV diagnostikos metodas yra slapto kraujo išmatose tyrimas, kurio metu tiriama ar išmatose nėra nematomo (slapto) kraujo. Tai neinvazinis tyrimas, kurį galima atlikti namuose ir, kaip įrodyta, jis sumažina mirtingumą nuo KV iki 20 %, jei jis atliekamas kas dvejus metus, ir galbūt netgi daugiau, jei atliekamas kasmet. Taip yra todėl, kad tyrimas gali aptikti KV ankstyvosiose stadijose, dažnai prieš pasireiškiant simptomams, kai gydymas yra veiksmingiausias.
Endoskopinė diagnostika: sigmoidoskopija ir kolonoskopija
Endoskopiniai diagnostikos metodai, tokie kaip sigmoidoskopija ir kolonoskopija, yra tiesioginiai adenomų ar KV aptikimo būdai. Šiuose metoduose naudojamas plonas, lankstus vamzdelis su gale pritvirtintomis lempute ir kamera, kad būtų galima vizualiai ištirti tiesiąją žarną ir apatinę arba visą gaubtinę žarną.
Sigmoidoskopija, kurios metu tiriama tik tiesioji žarna ir apatinė storosios žarnos dalis, buvo siejama su distalinio kolorektalinio vėžio pasireiškimo sumažėjimu atvejo ir kontrolės tyrimo bei nekontroliuojamo kohortinio tyrimo metu. Tačiau dėl atsitiktinių imčių tyrimų įrodymų trūkumo kai kurios šalys taikyti sigmoidoskopijos kaip standartinio diagnostinio metodo nesiryžo. Siekiant išspręsti šią problemą, JK, Italijoje ir JAV vykstantys bandymai šiuo metu vertina šio metodo veiksmingumą.
Išmatų DNR tyrimas ir virtuali kolonoskopija
Be tradicinių metodų, mokslininkai aktyviai tiria naujus KV diagnozavimo būdus. Vienas iš perspektyvių būdų yra DNR išskyrimas iš išmatų mėginių ir jų tyrimas ieškant specifinių genetinių žymenų susijusių su KV. Šių žymenų jautrumas adenomoms (vėžio pirmtakas) dar nėra visiškai suprastas, tačiau ankstyvieji rezultatai yra daug žadantys ir rodo pagerėjusį specifiškumą, lyginant su slapto kraujo išmatose tyrimu.
Virtuali kolonoskopija, kita novatoriška metodika, pasitelkia pažangią vaizdo formavimo technologiją, detaliam gaubtinės žarnos vaizdo gavimui. Jos metu nustatomi asmenys, kurie neturi neoplazijos (nenormalių auglių) taip paliekant kolonoskopiją tik tiems pacientams, kuriems yra reikalinga terapinė intervencija. Atrodo, kad virtualios kolonoskopijos jautrumas didelėms adenomoms ir KV yra didelis, todėl ji yra galimas pasirinkimas tolesniam tyrimui pacientams, kurių diagnostiniai slapto kraujo išmatose tyrimai yra teigiami.
ES gairėse rekomenduojama asmenims, priklausantiems vidutinės rizikos grupei, pradėti tikrintis dėl storosios žarnos vėžio sulaukus 50 metų ir reguliariai tikrintis kas 2–10 metų, priklausomai nuo naudojamo tyrimo tipo. Žmonėms, kurių šeimoje yra buvę kolorektalinio vėžio atvejų ar kitų rizikos veiksnių, gali tekti pradėti tikrintis anksčiau ir atlikti tyrimus dažniau.
Gydymas
Jei tyrimo metu nustatomas kolorektalinis vėžys, yra daug gydymo galimybių, įskaitant chirurgiją, chemoterapiją ir spindulinę terapiją. Kuo anksčiau vėžys nustatomas, tuo didesnė tikimybė, kad gydymas bus sėkmingas ir žmogus gali būti išgydytas.
Kolorektalinio vėžio gydymas bėgant metams labai pasikeitė. Dėl ligos sudėtingumo reikia daugiadisciplinio metodo, dažnai derinant chirurgiją, chemoterapiją, spindulinę terapiją ir tikslinę terapiją. Svarbiausias veiksnys nustatant gydymo strategiją yra ligos stadija diagnozavimo metu.[4]
Chirurginė rezekcija
Chirurginė rezekcija tebėra pagrindinis lokalizuoto KV gydymo būdas, kurio tikslas yra pašalinti visą naviko audinį ir visus paveiktus limfmazgius. Dėl technologijų pažangos buvo sukurti minimaliai invaziniai chirurginiai metodai, tokie kaip laparoskopinė operacija arba roboto atliekama operacija. Įrodyta, kad šių metodų onkologiniai rezultatai yra panašūs į įprastinės atviros operacijos, tačiau yra papildomi privalumai, pvz., mažesnis kraujo netekimas, trumpesnis buvimas ligoninėje ir greitesnis grįžimas prie įprastos veiklos. Pacientams, sergantiems pažengusiu KV, paprastai rekomenduojama neoadjuvantinė (priešoperacinė) arba adjuvantinė (pooperacinė) chemoterapija, siekiant sumažinti vėžio pasikartojimo riziką. Sisteminė chemoterapija taip pat gali atlikti svarbų vaidmenį valdant metastazavusią ligą, galimai mažinant navikus ir pagerinant išgyvenamumą.
Tikslinis gydymas
Dėl naujausių technologinių pasiekimų buvo pradėtas taikyti tikslinis gydymas, kuriuo siekiama sutrikdyti specifinius molekulinius kelius, skatinančius vėžinių ląstelių augimą ir plitimą. Pavyzdžiui, monokloniniai antikūnai, tokie kaip bevacizumabas ir cetuksimabas, atitinkamai veikia kraujagyslių endotelio augimo faktorių ir epidermio augimo faktoriaus receptorių, slopindami naviko augimą ir progresavimą.
Imunoterapija
Be šių įprastų metodų, imunoterapija taip pat pasirodė esanti perspektyvi gydymo galimybė tam tikriems KV pacientų pogrupiams. Imuninės sistemos kontrolės taškų inhibitoriai, tokie kaip pembrolizumabas, buvo veiksmingi pacientams, kurie turėjo neatitikimo atstatymo trūkumo (dMMR) arba didelio mikrosatelitų nestabilumo (MSI-H) auglius.
Individualizuota medicina ir navikų molekulinis profiliavimas
Individualizuota medicina ir molekulinis navikų profiliavimas keičia KV valdymą. Nustatydami specifines genetines navikų mutacijas, gydytojai gali pritaikyti gydymo strategijas, kurios bus veiksmingiausios konkretiems pacientams.
Nors buvo padaryta didelė pažanga, nuolatiniai tyrimai ir klinikiniai bandymai išlieka labai svarbūs siekiant pagerinti pacientų, sergančių KV, gydymo strategijas ir rezultatus. Jie apima naujų tikslinio gydymo metodų tyrimą, esamų gydymo protokolų optimizavimą ir nuolatinį šios sudėtingos ligos genetinių ir molekulinių pagrindų tyrimą.
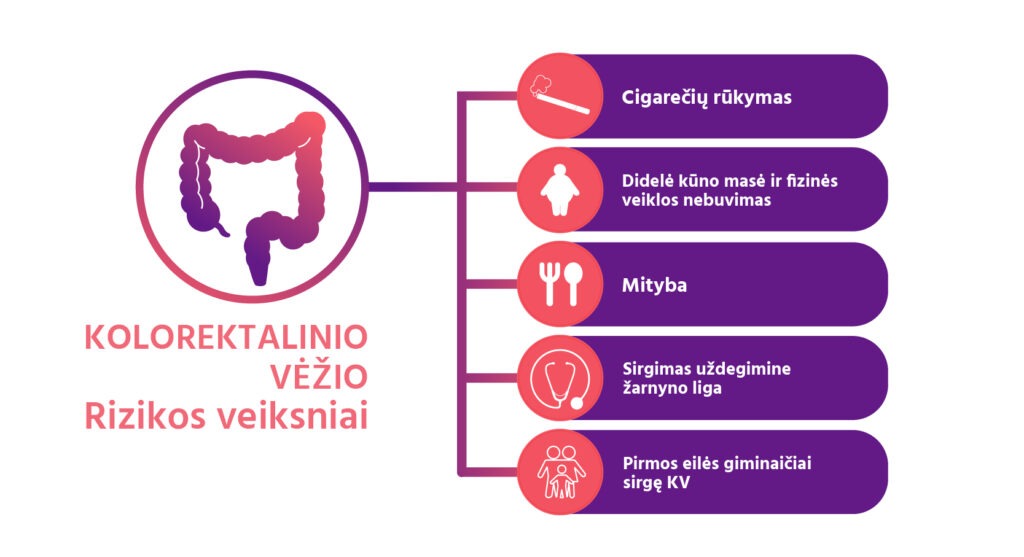
Rizikos veiksniai
Kolorektalinis vėžys yra rimta sveikatos problema visame pasaulyje, todėl norint jo išvengti ir anksti diagnozuoti, labai svarbu suprasti rizikos veiksnius sukeliančius jo išsivystymą. Neseniai paskelbtas mokslinis straipsnis[5], kuriame aprašoma mokslininkų atlikta išsami apžvalga ir metaanalizė, kuria siekiama nustatyti ir kiekybiškai įvertinti įvairių rizikos veiksnių įtaką KV dažniui. Analizuodami paskelbtus įrodymus, jie atskleidžia demografinius, elgesio ir aplinkos veiksnius, kurie prisideda prie rizikos padidėjimo.
- Viena ryškiausių tyrimo išvadų buvo ryšys tarp uždegiminės žarnyno ligos ir KV. Nustatyta, kad asmenims, sergantiems uždegimine žarnyno liga, rizika susirgti KV yra 2,93 karto didesnė lyginant su asmenimis, kurie šia liga neserga. Tai pabrėžia atidaus uždegimine žarnyno liga sergančių pacientų stebėjimo ir aktyvaus valdymo svarbą, siekiant sumažinti jiems kylančią KV riziką.
- Kitas svarbus rizikos veiksnys yra KV istorija šeimos pirmos eilės giminaičiuose. Nustatyta, kad asmenims, kurių šeimoje buvo sirgusiųjų šia liga, rizika susirgti KV buvo 1,8 karto didesnė. Tai pabrėžia genetinio polinkio svarbą ir reguliarių tyrimų bei ankstyvo aptikimo svarbą asmenims, kurių šeimoje yra buvę KV atvejų.
Tyrime taip pat buvo nagrinėjamas gyvenimo būdo veiksnių poveikis KV rizikai.
- Nustatyta, kad kūno masės indeksas (KMI) yra susijęs su padidėjusia KV rizika, kuri padidėja 1,10 karto, kai KMI padidėja 8 kg/m². Tai parodo, kaip svarbu išlaikyti sveiką kūno masę reguliariai mankštinantis ir palaikant subalansuotą mityba, siekiant sumažinti KV riziką.
- Fizinis aktyvumas gali būti kaip veiksnys apsaugantis nuo KV – kiekvieni du standartiniai fizinio aktyvumo įverčio padidėjimai sumažina riziką 0,88 karto. Reguliarus sportavimas, pavyzdžiui, greitas ėjimas ar vidutinio intensyvumo aerobinė veikla, gali sumažinti KV riziką.
- Nustatyta, kad cigarečių rūkymas padidina KV riziką. Kiekvieni 5 cigarečių pakeliai surūkyti per metus riziką padidina 1,06 karto. Tai pabrėžia metimo rūkyti programų ir politikų svarbą siekiant sumažinti KV naštą.
- Taip pat buvo įrodyta, kad mitybos veiksniai irgi yra susiję su KV rizika. Nustatyta, kad raudonos mėsos vartojimas padidina KV riziką. Kiekvienos 5 per savaitę suvalgytos porcijos padidina KV riziką 1,13 karto. Kita vertus, didesnis vaisių (3 porcijos per dieną) ir daržovių (5 porcijos per dieną) suvartojimas buvo susijęs su sumažėjusia KV rizika. Riziką atitinkamai mažindavo 0,85 ir 0,86 karto. Šios išvados pabrėžia sveikos mitybos, kurioje gausu vaisių ir daržovių, svarbą, tuo pačiu akcentuojant raudonos mėsos vartojimo mažinimą.
[1] Šaltinis: ECIS – Europos vėžio informacinė sistema. Iš https://ecis.jrc.ec.europa.eu, žiūrėta 2023-06-19 © Europos sąjunga, 2023 m.
[2] https://digestivecancers.eu/colorectal-symptoms/
[3] W. Atkin (2003 m.) „Options for Screening for Colorectal Cancer“, „Scandinavian Journal of Gastroenterology“, 38:237, 13–16, DOI: 10.1080/00855910310001421
[4] Shinji S, Yamada T, Matsuda A, Sonoda H, Ohta R, Iwai T, Takeda K, Yonaga K, Masuda Y, Yoshida H. „Recent Advances in the Treatment of Colorectal Cancer: A Review.“ J Nippon Med Sch. 2022 m. birželio 28 d.; 89(3): 246–254. Doi: 10.1272/jnms.JNMS.2022_89-310. Epub 2022 sausio 25 d. PMID: 35082204.
[5] Johnson CM, Wei C, Ensor JE, Smolenski DJ, Amos CI, Levin B, Berry DA. „Meta-analyses of colorectal cancer risk factors. Cancer Causes Control.“ 2013 m. birželis; 24(6): 1207–22. doi: 10.1007/s10552-013-0201-5. Epub 2013 balandžio 06 d. PMID: 23563998; PMCID: PMC4161278.
