Available languages:
Table of Content:
Kaj je kolorektalni rak?
Kolorektalni rak je izraz za maligen tumor, ki nastane v kateremkoli delu debelega črevesja ali v področju danke (zaključek prebavnega trakta). Rak debelega črevesja in rak danke pogosto obravnavamo skupaj, saj imata skupne značilnosti. Leta 2020 je v 27 državah Evropske unije tovrstni rak predstavljal 12,7 % novih diagnoz izmed vseh vrst raka in 12, 4 % vseh smrti zaradi raka. Predstavlja drugo najpogostejšo vrsto raka (na prvem mestu je rak dojke) in glede umrljivosti je na drugem mestu (na prvem mestu je pljučni rak) (ECIS, 2023).[1]
- Kolorektalni rak je tretji najpogostejše diagnosticiran rak pri moških (za rakom prostate in rakom pljuč).
- Kolorektalni rak je druga najpogostejša vrsta raka, ki pri moških lahko povzroči smrt (za pljučnim rakom) in tretja najpogostejša vrsta raka, ki pri ženskah lahko povzroči smrt (za rakom dojke in rakom pljuč).
- Ocenjena variabilnost pojavnosti in umrljivosti za kolorektalnim rakom se je v letu 2020 v 27-ih Evropskih državah bila zelo visoka (v rangu dveh standardnih odklonov).
- Medtem ko pojavnost kolorektalnega raka narašča, upada število umrlih. Ob tem med 27 Evropskimi državami obstajajo nacionalne in regionalne izjeme ter razlike.
- Petletno preživetje pacientov diagnosticiranih s kolorektalnim rakom je bilo med 2000 in 2007 najvišje v zahodni Evropi in najnižje v nekaterih državah vzhodne Evrope.
Simptomi kolorektalnega raka
Nekateri pogostejši znaki in simptomi kolorektalnega raka vključujejo spremembe v črevesju: zaprtje, driska, krvavitev iz zadnjika, kri v blatu, bolečine ali nelagodje v trebuhu, šibkost ali utrujenost ter nepojasnjena izguba teže.
Mnogi ljudje v zgodnjih fazah bolezni raka debelega črevesja in danke nimajo nobenih simptomov.
Po podatkih organizacije Diagestive Cancers Europe je verjetnost, da bo kolorektalni rak kazal simptome majhna. Zgodnji simptomi, ki lahko opozarjajo na kolorektalnega raka so večdnevna stalna sprememba črevesnih navad (driska, zaprtje ali občutek, da se črevesje popolnoma ne izprazni), ožje blato, kri v blatu (svetlo rdeča ali temna kri), rektalna krvavitev s svetlo rdečo krvjo, pogostejše napenjanje, napihnjenost, polnost ali krči v trebuhu, jasen opozorilni znak je tudi izguba teže iz neznanih razlogov (Digestive Cancers Europe, b. d.).[2]
Presejalni pregled za odkrivanje raka debelega črevesja in danke
Presejalni pregled za odkrivanje kolorektalnega raka je medicinski postopek, ki preverja pojavnost okultnih sprememb, ko te še niso očitne. Namen pregledov je odkriti morebitne rakave tvorbe pred pojavom simptomov. Presejalni pregledi so pomembni, saj se bolezen lahko odkrije dovolj zgodaj: v obdobju, ko je zdravljenje učinkovitejše in je verjetnost ozdravitve večja. Kolorektalni rak je eden najpogostejših vrst raka in se lahko v zgodnjih fazah razvija stopenjsko brez kakršnih koli simptomov. Presejalni pregledi za odkrivanje raka na debelem črevesju in danki lahko pomagajo odkriti bolezen, še preden se razširi na druge dele telesa.
Na voljo je več presejalnih metod za odkrivanje raka. Vsaka metoda ima svoje prednosti, in slabosti, razlikujejo se tudi v moči zaznave klinično neočitnih sprememb in specifičnosti, tako kar se tiče že razvitega raka kot tudi predrakavih tvorb.[3]
Test odkrivanja okultne krvi v blatu
Največ raziskav sloni na metodi presejalnega pregleda s testom okultne fekalne krvavitve (FOB) – tj. prikrita kri, ki je prostemu očesu nevidna. Test je neinvaziven in ga je mogoče opraviti od doma. Dokazano preprečuje 20% vseh umrljivosti, če se oseba testira vsaki 2 leti. Prav tako bi bila uspešnost verjetno še učinkovitejša, če bi se posameznik testiral letno. Test lahko ujame kolorektalnega raka v zgodnjih fazah, še pred pojavom simptomov. Test omogoča odkrivanje raka v obdobju, ko je zdravljenje najučinkovitejše.
Endoskopski pregled: sigmoidoskopija in kolonoskopija
Endoskopske presejalne metode, kot sta sigmoidoskopija in kolonoskopija, predstavljajo neposredne načine odkrivanja adenomov ali kolorektalnega raka. Ob pregledu se uporablja tanko in upogljivo cevko z lučko ter kamero, ki omogoča vizualni pregled rektuma in spodnjega ali celotnega dela debelega črevesja.
Sigmoidoskopija je pregled danke in spodnjega dela debelega črevesja. Pregled je učinkovit pri vpadu distalnega kolorektalnega raka v kontrolnih študijah in nenadzorovanih študijah. Zaradi pomanjkanja dokazov randomiziranih preizkušanj so nekatere države oklevale glede uvedbe sigmoidoskopije kot standardne presejalne metode. V namen uvedbe sigmoidoskopije kot uradno odobrenega pregleda v Združenem kraljestvu, Italiji in ZDA trenutno potekajo preizkušanja in ocenjevanje učinkovitosti.
Testiranje DNK v blatu in virtualna kolonoskopija
Zraven standardnih pregledov raziskovalci aktivno preučujejo nove presejalne tehnike za odkrivanje kolorektalnega raka. Eden izmed obetavnih postopkov je testiranje vzorcev blata, kjer se iz vzorca blata izolira DNK, izolat pa testira na specifične genetske markerje značilne za kolorektalni rak. Občutljivost na genetske markerje adenomov (predrakavih tvorb) še ni povsem pojasnjen, vendar novejše metode obetajo boljšo specifičnost tovrstnega testiranja v primerjavi s testom FOB.
Virtualna kolonoskopija je še ena izmed inovativnih presejalnih metod, ki uporablja napredno slikovno tehnologijo. Posname podrobno sliko debelega črevesja, in opredeli bolnike brez nenormalnih izrastkov, ki ne potrebujejo nadaljnje obravnave (e.g., kolonoskopije). Obenem pa opredeli bolnike z večjim tveganjem, pri katerih se postavlja indikacija za invazivno diagnostiko in eventualno zdravljenje. Zaradi visoke občutljivost virtualne kolonoskopije na večje adenome in kolorektalni rak, bi virtualna kolonoskopija lahko predstavljala naslednji diagnostični korak pri obravnavi bolnikov s pozitivnim FOP.
EU smernice priporočajo skupini posameznikom brez znanih dejavnikov tveganja za kolorektalni rak pričetek testiranja pri starosti 50 let. Nato pa na vsaki 2-10 let nadaljujejo z rednimi pregledi. Pogostost pregledov je odvisna od tipa uporabljenega testa. Posamezniki z družinsko anamnezo kolorektalnega raka ali morebitnih dodatnih tveganjih bodo morda morali pričeti s presejalnimi testi in pregledi prej ter preiskave opravljati pogosteje.
Zdravljenje
Ob odkritju kolorektalnega raka je na voljo veliko možnosti zdravljenja: operacija, sistemsko zdravljenje in radioterapija. Čim prej je rak odkrit, tem večje so možnosti za ozdravitev.
Tekom zadnjih let se je zdravljenje kolorektalnega raka močno izboljšalo. Kompleksnost bolezni zahteva multidisciplinarno obravnavo, bolniki so pogosto deležni tako kirurškega zdravljenja, obsevanja kot tudi sistemskih terapij (kemoterapija, imunoterapija in tarčna zdravila).Najustreznejši pristop k zdravljenju mora biti skladen z mnenjem multidisciplinarnega konzilija in prilagojen tako stadiju bolezni kot tudi značilnostim bolnika (Shinji, idr. 2022).[4]
Kirurško zdravljenje
Kirurški poseg je primarni način zdravljenja lokaliziranega raka debelega črevesja (ne pa raka danke). Cilj je odstraniti celoten tumor in potencialno prizadete bezgavke. Tehnološki napredek je omogočil minimalno invazivne kirurške tehnike (laparoskopsko in robotsko kirurgijo). Omenjeni metodi imata dokazane onkološke rezultate, da sta primerljivi s konvencionalnimi odprtimi operacijami. Prav tako imata dodatne prednosti, saj je pri operaciji manjša izguba krvi, krajša hospitalizacija in hitrejše okrevanje. Pri bolnikih z diagnozo z bolj tvegano obliko raka debelega črevesja je priporočljiva adjuvantnp (pooperativna) sistemsko zdravljenje, ki zmanjša tveganje ponovitve bolezni. Sistemsko zdravljenje ima lahko ključno vlogo pri obvladovanju razsejane oblike bolezni, zmanjševanju tumorskih mas ter daljšemu preživetju.
Tarčna zdravila
Nedavni napredek na področju zdravljenja raka je tarčno zdravljenje, čigar cilj je zaviranje molekularnih poti, ki spodbujajo rast in širjenje raka. Na primer: monoklonska protitelesa, kot sta bevacizumab, ki cilja na vaskularni endotelijski rastni faktor (VEGF), ali cetuksimab, ki cilja na receptor za epidermalni rastni faktor (EGFR). Tarčna zdravila zavirajo rast in napredovanje tumorja.
Imunoterpija
Zraven konvencionalnih postopkov zdravljenja je na voljo tudi imunoterapija, vendar je zdravljenje učinkovito zgolj pri nekaterih podskupinah pacientov. Zaviralci imunskih nadzornih točk, kot je pembrolizumab, so se izkazali za učinkovite pri bolnikih s tumorji z nezmožnostjo popravljanja neustrezno spojenih nukleotidov v DNK in s tem visoke stopnje mikrosatelitne nestabilnosti (MSI-H).
Personalizirana medicina in molekularno profiliranje tumorjev
Personalizirana medicina in molekularno profiliranje tumorjev spreminjata obvladovanje kolorektalnega raka. Ob odkrivanju specifičnih genetskih mutacij v tumorjih lahko zdravniki/onkologi prilagodijo strategije zdravljenja, ki bodo za posameznika najučinkovitejše.
Čeprav so trendi izidov zdravljenja kolerektalnega raka boljši, je breme bolezni še vedno nesprejemljivo visoko in so potrebnenadaljnje bazične raziskave ter klinična preizkušanja novih zdravil. Tukaj so na mestu predvsem nova tarčna zdravila, optimizacija že obstoječih pristopov zdravljenja, ter bolj personalizirano zdravljenje glede na nove personalizirane pristope zdravljenja izhajajoč iz izsledkov raziskav, ki upoštevajo tako genetske kot druge molekularne mehanizme.
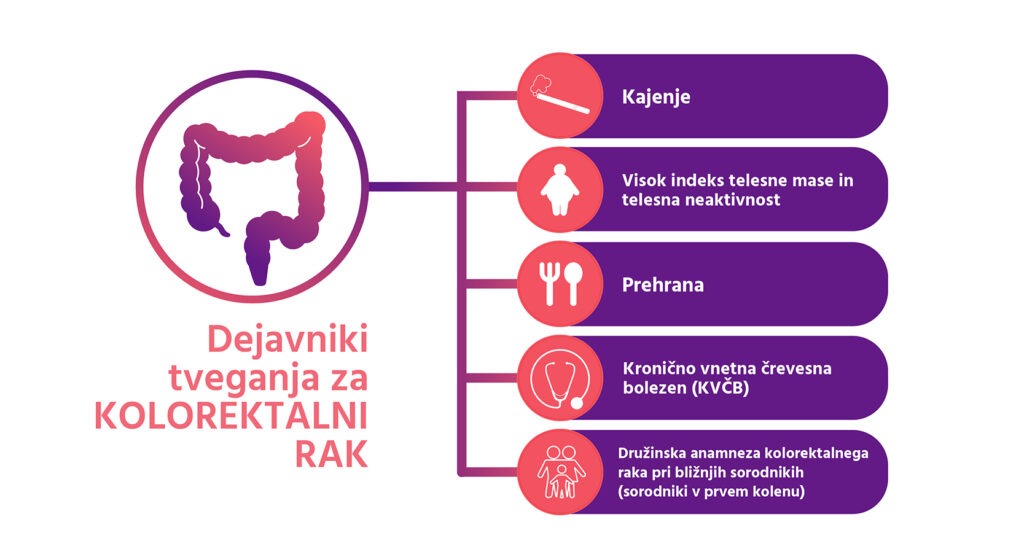
Dejavniki tveganja
Kolorektalni rak je svetovni zdravstveni problem. Prav razumevanje dejavnikov tveganja in nastanek raka je ključnega pomena za zgodnje odkrivanje in preprečevanje bolezni. V novejšem znanstvenem članku so izvedli obsežen pregled in metaanalizo, da bi ugotovili in kvantificirali vpliv različnih dejavnikov tveganja na obolevanje za kolorektalnim rakom (Johnson, idr., 2013).[5] Ob analiziranju objavljenih dokazov so bili izpostavljeni dejavniki, ki lahko prispevajo k tveganju: demografski, vedenjski in okoljski dejavniki.
- Ena izmed bolj osupljivih ugotovitev študije je povezava med kronično vneto črevesno boleznijo (KVČB) in kolorektalnim rakom. Posamezniki s KVČB imajo 2,93-krat večje tveganje za nastanek kolorektalnega raka v primerjavi s posamezniki brez KVČB. Da bi zmanjšali tveganje obolenja je pomembno redno spremljanje in proaktivno vodenje bolnikov s KVČB.
- Naslednji pomemben dejavnik tveganja je družinska anamneza kolorektalnega raka pri bližnjih sorodnikih (sorodniki v prvem kolenu). Posamezniki z družinsko anamnezo bolezni imajo 1,8-krat večje tveganje za nastanek kolorektalnega raka. Pomembne so informacije o genetski predispoziciji posameznikov z znano družinsko anamnezo ter zgodnje odkrivanje in pomen rednih presejalnih pregledov.
Študija je preučila tudi vplive življenjskega sloga na tveganje za obolenje s kolorektalnim rakom:
- Indeks telesne mase (ITM) je povezan s povečanim tveganjem za nastanek kolorektalnega raka (z 1,1-kratnim povečanjem ITM na 8 kg/m.2) Za zmanjšanje tveganja za nastanek raka je ob redni vadbi in uravnoteženo prehrano pomembno vzdrževanje normalne telesne teže.
- Telesna aktivnost se je izkazala kot preventivni dejavnik pred rakom, pri čemer je 0,88-kratno (glede na skalo telesne aktivnosti, za vsaki dve standardni deviaciji povečanja telesne aktivnosti). Redna telesna aktivnost (hitra hoja, zmerno intenzivna aerobna dejavnost) lahko zmanjša tveganje za nastanek kolorektalnega raka.
- Kajenje lahko poveča tveganje za nastanek kolorektalnega raka. Ob tem je 1,06-krat večje tveganje na vsakih 5 zavojčkov let. Svetovalnice za opuščanje kajenja imajo lahko pomembno vlogo pri zmanjševanju možnosti za nastanek raka.
- Tveganje za nastanek kolorektalnega raka so lahko tudi prehranske navade. Uživanje rdečega mesa povečuje tveganje za nastanek bolezni, pri čemer je 1,13-krat večje tveganje na vsakih 5 mesnih obrokov na teden. Več obrokov sadja (3 obroki na dan) in zelenjave (5 obrokov na dan) lahko pripomorejo k zmanjševanju možnosti za nastanek raka za 0,85-krat/0,86-krat. Ugotovitve nakazujejo, da so pomembne zdrave prehranske navade ob uživanju sadja in zelenjave ter zmanjševanje uživanja rdečega mesa.
[1] Source: ECIS – European Cancer Information System. From https://ecis.jrc.ec.europa.eu, accessed on 19/06/2023 © European Union, 2023
[2] https://digestivecancers.eu/colorectal-symptoms/
[3] W. Atkin (2003) Options for Screening for Colorectal Cancer, Scandinavian Journal of Gastroenterology, 38:237, 13-16, DOI: 10.1080/00855910310001421
[4] Shinji S, Yamada T, Matsuda A, Sonoda H, Ohta R, Iwai T, Takeda K, Yonaga K, Masuda Y, Yoshida H. Recent Advances in the Treatment of Colorectal Cancer: A Review. J Nippon Med Sch. 2022 Jun 28;89(3):246-254. doi: 10.1272/jnms.JNMS.2022_89-310. Epub 2022 Jan 25. PMID: 35082204.
[5] Johnson CM, Wei C, Ensor JE, Smolenski DJ, Amos CI, Levin B, Berry DA. Meta-analyses of colorectal cancer risk factors. Cancer Causes Control. 2013 Jun;24(6):1207-22. doi: 10.1007/s10552-013-0201-5. Epub 2013 Apr 6. PMID: 23563998; PMCID: PMC4161278.
